Preeklampsija je difuzni poremećaj funkcije žila maternice, te posljedični vazospazam (konstrikcija žila) koji se pojavljuje nakon 20 tjedna trudnoće, a može se pojaviti i do 4-6 tjedana nakon poroda.
Klinički je definirana:
- hipertenzijom (povišen arterijski krvni tlak)
- sistolički >140 i dijastolički >90 u dva odvojena mjerenja u razmaku 4h
- sistolički > 160 i dijastolički > 110 u jednom mjerenju
- proteinurijom (prisutnost proteina u mokraći)
- >300 mg u 24h urinu
- 1+ proteina na testnoj traki
Kod negativne proteinurije, a uz prisutnost hipertenzije za dijagnozu preeklampsije potreban je jedan od slijedećih kriterija:
- broj trombocita ispod 100 000 /ul
- vrijednost kreatinina iznad 97 umol/L ili podvostručenje vrijednosti kreatinina bez dokazane bubrežne bolesti
- jetreni enzimi (AST i ALT) najmanje 2x povećani (obično iznad 70 U/L)
- edem pluća
- cerebralni ili vizualni simptomi (“bljeskovi ispred očiju”, bol u zatiljku ili difuzna glavobolja, gubitak dijela ili cijelog vidnog polja, narušen mentalni status i sl.)
Prisutnost patoloških edema, obično lica (edem potkoljenica je čest u trudnoći), je karakteristična za preeklampsiju ali nije dijagnostički kriterij.
Eklampsija je pojava toničko-kloničkih grčeva u trudnica sa dijagnosticiranom preeklampsijom koji nemaju drugi uzrok i predstavlja hitno opstetričko stanje, a pojavnost joj je 1/200 preeklampsija. Obično joj prethode gore navedni cerebralni ili vizualni simptomi.
Preeklampsija je dio spektra hipertenzivnih poremećaja koji kompliciraju trudnoću, a koji još uključuju gestacijsku hipertenziju, kroničnu hipertenziju, eklampsiju i superponiranu preeklampsiju na kroničnu hipertenziju. Iako zasebni entiteti koji se mogu pojaviti izolirano, danas se smatraju progresivnom manifestacijom jednog procesa i vjeruje se da dijele zajedničku etiologiju. Hipertenzivni poremećaji u trudnoći su po učestalosti drugi uzrok smrti ploda u maternici, mrtvorođenja i rane neonatalne smrti.
Pojavnost preeklampsije se procjenjuje na 2-8% svih trudnoća, dok gore spomenuti spektar hipertenzivnih bolesti u trudnoći komplicira i do 15% svih trudnoća u razvijenim zemljama.
Rizični faktori za preeklampsiju su: dob majke > 35 godina, prethodna trudnoća komplicirana preeklampsijom, blizanačka trudnoća, kronična hipertenzija i bubrežna bolest, debljina, inzulinska rezistencija, hiperglikemija, displipidemija (poremećaj masnoća), trombofilija i donirana oocita (jajna stanica).
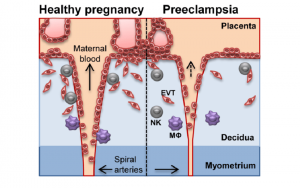
U podlozi mehanizma nastanka preeklampsije je poremećaj placentacije (razvoja i implantacije posteljice), točnije srednjeg sloja spiralnih arterija maternice – tunica media, koji ne prolazi pseudovaskularizaciju invazijom citotrofoblasta (dio posteljice) koji zamjenjuje navedeni sloj spiralnih arterija i time iste male žile transformira u žile velikog kapaciteta i smanjenog otpora. Tako spiralne arterije ostaju sa svojim srednjim mišićnim slojem i sposobne za vazokonstrikciju – povećani otpor što dovodi do hipoperfuzije (smanjene opskrbe krvlju) i posljedične hipoksije (smanjena opskrba kisikom) posteljice Navedeno po zadnjim istraživanjima može biti zbog imunoloških i genetskih faktora, kao i zbog ranih hipoksičnih epizoda.
Kod dijagnoze preeklampsije, osim kliničkog pregleda sa mjerenjem tlaka, radimo laboratorijske pretrage koje uključuju: kompletnu krvnu sliku (KKS), jetrene enzime (AST, ALT), kreatinin i urate. Također, vadi se iz krvi i LDH (laktat dehidrogenaza) i indirektni (slobodni) bilirubin kako bismo isključili sindrom HELLP (engl. Hemolysis, Elevated Liver enzymes, Low Platelets) koji predstavlja akutno opstetričko stanje. Ukoliko je broj trombocita ispod 100 000/ul rade se i testovi koagulacije PV, APTV, fibrinogen i d-dimeri kako bi se isključila koagulopatija (poremećaj zgrušavanja). Analizira se 24h urin za proteinuriju ili jednokratno na test trakicu uzorak urina ukoliko analiza 24h urina nije dostupna.
Također pomoću ultrazvučnih parametara (sa posebni naglaskom na doplerskoj analizi), CTG-a (kardiotokografija) i BFP (biofizikalnog profila) provjeravamo/nadziremo status fetusa.
Jedini definitivni lijek za preeklampsiju je porod uzimajući u obzir minimalni rizik za majku i maksimalnu maturaciju fetusa tako da gestacijska dob diktira terapijski hodogram. Ukoliko je trudnoća terminska (>37 tjedana) porod se obično odmah inducira. Za trudnoće iznad 34 tjedna indukcija poroda je rezervirana kod teških oblika preeklampsije i/ili loših parametara ultrazvuka i CTG-a. Kod trudnoća ispod 34 tjedna, a uz teške oblike preeklampsije i/ili loše parametre ultrazvuka i CTG-a uputno je provesti i RDS (respiratorni distres sindrom novorođenčeta) profilaksu deksametazonom, agresivnu kontrolu krvnog tlaka i monitoring i porod planirati u tercijarnom centru.
2018 g. ISUOG (International Society of Ultrasound in Obstetrics and Gynecology) je izdao preporuke za probir za rizik preeklampsije kod svih trudnica:
- 11-13+6 tj. tj. ultrazvučnim doplerom analiza pulsatilnog indeksa (PI) obje uterine arterije
- srednji arterijski krvni tlak
- laboratorijska vrijednosti PIGF (placental growth factor)
Ukoliko gore navedenim probirom dobijemo visoki rizik razumno je trudnici predložiti profilaktično liječenje sa acetilsalicilnom kiselinom, obično u niskim dozama 50-100 mg. U poliklinici VERITAS rutinski određujemo rizik za preeklampsiju prilikom “mini” anomaly ultrazvučnog pregleda 11-13+6 tj.